骨粗鬆症とは
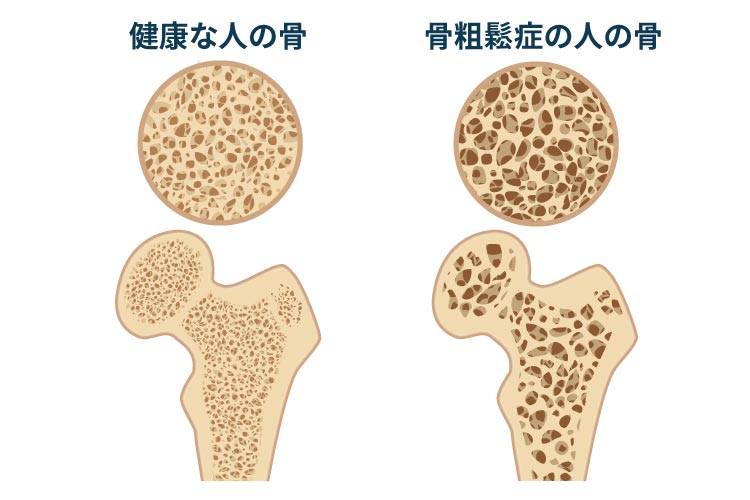
何かしらの原因によって骨量(骨の中のカルシウムの量)が低下してしまい、そのことで骨が脆くなってしまうことで、骨折しやすくなる病気のことを骨粗鬆症と言います。骨密度(カルシウムなどで作られる骨の内部密度)が低下することで、骨は鬆(す)が入ったようなスカスカの状態になるのが特徴です。
治療と生活改善で骨折リスクは減少
骨量は20~30歳頃の若い時期をピークに、年を重ねるとともに減少していきます。これに伴って単位体積あたりの骨量も減少していき、背骨が体の重みでつぶれたり、背中や腰が曲がったり、背中が痛んだり、骨の変形による圧迫骨折をきたしたりします。ちょっとした転倒で骨折するといった事態を引き起こることも少なくありません。なかでも足の付け根の骨を骨折したりすると、体を支える働きが損なわれてしまうため、要介護状態にもなりかねません。しかし、専門的な治療や適切な生活改善を行えば骨密度の減少を改善し、骨折リスクを大幅に減少させることが可能になります。
骨粗鬆症の分類
大きく分けると原発性の骨粗鬆症と続発性による骨粗鬆症に分けられます。原発性の骨粗鬆症は、閉経後骨粗鬆症と老年性骨粗鬆症が同時に起こりやすい病気です。
原発性骨粗鬆症
閉経後骨粗鬆症
主に閉経や加齢が原因と言われています。前者の場合は、閉経による女性ホルモンの低下が骨吸収のスピードを早まらせることとなって、骨形成が追いつかないことで起きる状態を言います。
老人性骨粗鬆症
また加齢が原因とされる骨粗鬆症は、加齢から引き起こされる腸からのカルシウムの吸収が低下することなどによる骨量の減少が挙げられています。このほかにも、妊娠や無理なダイエット、不摂生な生活習慣(運動不足 など)が原因となって発症することもあります。
続発性骨粗鬆症
ある病気に罹患している、もしくは服用している薬をきっかけにして発症する骨粗鬆症を言います。ある病気とは、関節リウマチ、糖尿病、副甲状腺機能亢進症、慢性腎臓病などです。また薬とは、長期のステロイド薬の使用になります。なお、骨粗鬆症の有病率は推定で1280万人とされ、女性患者は男性患者の3倍以上とされ、80歳以上の女性の半数以上が同疾患を罹患していると言われています。
主な症状
骨強度の低下することで見受けられる症状というのはありませんが、転倒などで骨折してはじめて骨粗鬆症と診断されるケースが少なくありません。
進行すると、以下の症状などが現れます。
- 重いものを持つと背中や腰が激しく痛む
- 背中や腰の曲がりが目立つ
- 身長が縮む
- 転んだだけで骨折する
高齢者であれば骨折や背中、腰の激痛が原因で、寝たきりや介護の必要な生活になってしまうこともあります。
また姿勢が悪くなることで内臓が圧迫され、呼吸器や消化器の機能が低下します。
女性は50歳になる前に検査を
高齢の女性を中心に、骨粗鬆症は年々増加の一途をたどっています。更年期を契機として女性ホルモンの分泌が低下すると、特にリスクが高まります。女性ホルモンのエストロゲンには、骨の新陳代謝に際して骨吸収を緩やかにし、骨からカルシウムが溶け出すのを抑制する働きがあります。閉経して、このエストロゲンの分泌量が減少してきますと、骨吸収のスピードが速まるため、骨形成が追いつかず、骨がもろくなってしまうのです。そのため、50歳になる前に一度は骨粗鬆症の精密検査を受けるよう、お勧めいたします。
骨粗鬆症の検査
骨粗鬆症かどうかを調べるために行われる検査には、レントゲン検査、骨密度(骨量)を測る検査、血液検査などがあります。
骨密度検査
骨密度は、骨の強さを判定する際の重要な尺度の1つです。当クリニックでは、全身型の骨密度測定装置を導入し、この検査機器による骨密度の測定(DEXA法)を行っています。骨密度を調べるため、4ヶ月に1回のDEXA法による大腿骨、腰椎等の検査を受けるようお勧めいたします。
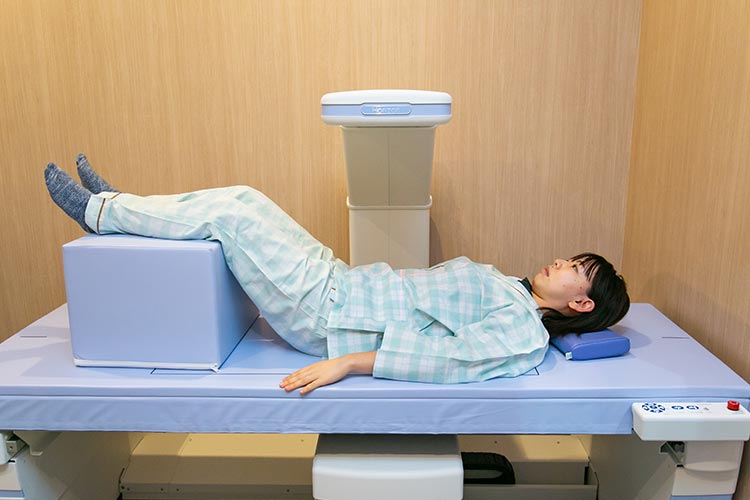
DEXA法は、高低2種類のX線を測定部位に照射することにより、その透過度をコンピュータで解析し、骨量を調べる方法です。この方法では骨量を単位面積で割った値で算出し、骨密度として表します。測定する骨は、主に腰の骨、太ももの付け根部分の骨です。短い時間で済むうえ誤差が小さく、放射線の被爆量も少ないため、安全性に優れるというメリットがあります。このためDEXA法は現在、骨量測定における標準的な検査法として重視され、骨粗鬆症の精密検査や治療の経過観察、また骨折リスクの予測において非常に有用です。
骨代謝マーカーの検査
血液や尿によって骨代謝マーカーを調べることにより、骨吸収と骨形成のバランスがわかります。このバランスが崩れると、骨は弱くなります。また、骨吸収を示す骨代謝マーカーの高い人では骨密度の低下速度が速いため、骨密度の値にかかわらず骨折リスクが高くなっています。
X線検査
主に背骨のX線写真撮影を行い、骨折や変形が無いか、骨がスカスカになっていないかを確認します。骨粗鬆症と他の疾患との鑑別に必要な検査です。
身長測定
骨粗鬆症になると身長が縮みます。一般的には、25歳の頃の身長と比べてどのくらい縮んでいるかを調べます。25歳時より4cm以上低くなっている場合は、それほど低くなっていない人と比べ、骨折する危険性が2倍以上高いという報告があります。
骨粗鬆症の予防と治療
食事療法
骨粗鬆症の治療や予防に必要な栄養素は、骨の主成分であるカルシウムやたんぱく質、および骨のリモデリングに必要なビタミンD・Kなどです。カルシウムは食品として700~800mg/日、ビタミンDは400~800IU/日、ビタミンKは250~300μg/日を摂取することが推奨されています。これらの栄養素を積極的に摂りながら、しかもバランスの良い食生活を送ることが大切です。
骨粗鬆症の人が避けるべき食品は特にありませんが、アルコールやカフェイン、リンなどの摂り過ぎには注意しましょう。お酒を飲みすぎて過度のアルコールを摂取すると、カルシウムの吸収を妨げたり、尿からのカルシウムの排泄量を増やしたりします。カフェインもまた、カルシウムの排泄を促します。リンを摂り過ぎると、血液中のカルシウムとリンのバランスを保とうとして骨の中のカルシウムが血液中に放出されてしまい、骨密度の減少を招きます。
積極的に摂りたい栄養素を多く含む食品
| カルシウム |
|---|
| 牛乳、乳製品、干しえび、しらす、ひじき、わかさぎ、いわし、ししゃも、大豆製品、えんどう豆、小松菜、モロヘイヤ など |
| たんぱく質 |
| 肉類、魚類、卵、乳製品、大豆製品 など |
| ビタミンD |
| あんこうの肝、しらす干し、いわしの丸干し、すじこ、鮭、さんま、かれい、うなぎ、煮干し、干し椎茸、きくらげ など |
| ビタミンK |
| 納豆、抹茶、ブロッコリー、きゃべつ、サニーレタス、モロヘイヤ、しゅんぎく、おかひじき、小松菜、ほうれん草、菜の花、かいわれ大根、にら など |
運動療法
骨は運動をして体重負荷をかけることで増加し、丈夫になります。さらに筋肉を鍛えることで体をしっかりと支えられるようになり、バランス感覚も向上して転倒防止にもつながります。骨量を増やすには、激しい運動をする必要は無く、散歩くらいでも効果があります。
薬物療法
薬は「骨の破壊を抑える薬」「骨の形成を促す薬」「骨の材料を補う薬」の3種類に分けられます。
骨折の危険性が高い場合は、主に「骨の破壊を抑える薬剤」を使用します。
また、いくつかの薬を組み合わせて治療することもあります。骨粗鬆症の薬は、安全でしっかりと効き目が出るように飲み方が決まっています。
いっしょに服用してはいけない薬や、飲んだ後に食事をしてはいけない場合もあります。
必ず医師や薬剤師の指示通りに服用することが大切です。
| 骨の破壊を抑制する薬 |
|
|---|---|
|
|
|
|
|
| 骨の形成を促す薬 |
|
|---|---|
| 骨の材料を補う薬 |
|
|
|
|
|
| 骨の破壊を抑制し、骨形成を促す薬 |
|
